태아 수종
정의
태아 수종은 태아의 체액 축적으로 산전 진단에서 언급됩니다. 체액은 태아의 적어도 두 구획에 있습니다. 부종은 태어나지 않은 아이의 신체 대부분으로 퍼질 수 있습니다. 태아 수종의 가능성은 1 : 1500에서 1 : 4000입니다. 어린이의 체액 축적 의심은 염색체 변화, 장기 기형 또는 태아의 심각한 질병을 나타내는 것이므로 이것은 초음파의 경고 신호로 해석되어야합니다.
태아 수종의 원인
태아 수종의 가장 흔한 원인은 태아의 빈혈입니다 (태아 빈혈). 이것은 엄마와 아이 사이의 히말라야 편협함으로 인해 발생할 수 있습니다. 히말라야 음성 인 산모는 적혈구에 대한 항체를 생산합니다 (적혈구) 히말라야 양성 태아의. 그러나 산모는 이전 임신에서 낙태 또는 수혈을 통해 조기에 민감 해졌습니다. 궁극적으로 어린이의 적혈구에 막대한 손상이 발생하여 태아에게 빈혈이 발생합니다. 태아 수혈 증후군과 지중해 빈혈은 덜 흔한 면역 학적 원인입니다.
종종 태아 빈혈을 유발하는 비면 역적 원인의 예는 심장의 선천성 기형입니다. 심 박출량의 증가로 심부전이 발생할 수 있으며 체액 저류가 증가 할 수 있습니다. 또한 톡소 플라스마 증, 매독, 풍진 또는 거대 세포 바이러스 감염도 빈혈의 원인 중 하나이며 따라서 태아 수종의 원인이됩니다.
태아 수종은 터너 증후군, 18 번 삼 염색 체증 또는 다운 증후군과 같은 염색체 질환에서 더 자주 발생합니다.
진단
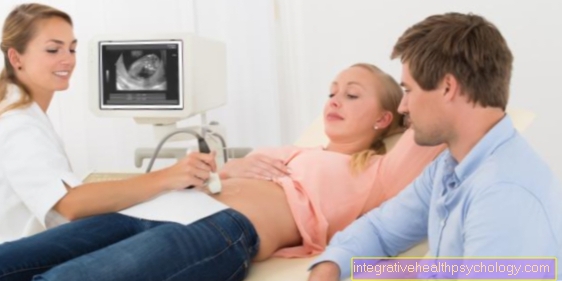
태아 수종 진단은 일반적으로 예방 초음파 검사 중에 이루어집니다. 아이의 몸에서 피부를 들어 올리는 형태로 체액이 축적되는 것을 볼 수 있습니다. 산모에게 소아 빈혈의 위험 요인이있는 경우 임신 중에 정기적으로 초음파 검사를 실시해야합니다. 이러한 방식으로 임신을 모니터링하고 태아 수종의 발생을 예방할 수 있습니다.
빈혈은 탯줄에서 혈액을 채취하여 진단 할 수도 있습니다. 심장 결함이 의심되는 경우 심장의 초음파 검사로 진단 할 수 있습니다 (심 초음파) 조사하다.
수반되는 증상
앞서 언급했듯이 태아는 체내에 체액이 축적됩니다. 종종 이들은 복강의 수분 보유입니다 (복수) 또는 폐와 흉벽 사이 (흉막 삼출).
또 다른 증상은 양수 (다한증). 또한 영향을받은 태아는 종종 심장이 약합니다.
출생 후 아이들은 신생아 황달, 빈혈 및 수분 유지로 눈에.니다.
태아 수종 치료
태아 수종을 치료할 때 원인에 대해 스스로를 지향합니다. 일반적으로 이것은 태아 빈혈로 인해 발생하며 탯줄을 통한 수혈로 자궁에서 치료할 수 있습니다.
태아 사이에 고르지 않은 혈액 분포를 유발하는 태아 수혈 증후군이 수종의 원인 인 경우 레이저 응고를 통해 쌍둥이의 혈류 연결을 다시 닫을 수 있습니다.
태아 수 수증의 원인이 어린이의 예후가 좋지 않은 질병 인 경우 치료 의사와 상담하는 것이 매우 중요합니다. 그 또는 그녀는 엄마와 아이의 위험과 치료 옵션에 대해 부모와 이야기하고 조언 할 수 있습니다. 특정 상황에서는 임신 종료가 고려 될 수 있습니다.
태아 수종을 치료하지 않으면 어린이에게만 영향을 미칠 수 있습니다. 산모는 임신 중독과 유사한 모성 수종 증후군을 개발할 수 있습니다.
태아 수 종이있는 아이가 태어난 후에는 집중적 인 치료가 필요합니다. 영향을받은 어린이는 종종 인공적으로 환기됩니다. 그들은 또한 수혈을 받고 광선 요법이나 혈액 교환을 통해 신생아 황달 치료를받습니다. 체액이 쌓이면 구멍을 뚫어 치료할 수 있습니다. 그 후 치료 과정은 원인 질환에 따라 다릅니다.
생존 가능성과 정상적인 삶의 전망은 무엇입니까?
현대의 진단 및 치료 옵션으로 인해 면역 학적 기원의 태아 수종으로 고통받는 어린이의 약 85 %가 생존 할 수 있습니다. 그러나 원인이 비면 역적이라면 태아 사망률은 80 % 이상이 될 수 있습니다. 임신 초기에 태아 수종은 종종 자발적인 낙태로 이어집니다. 임신 3 개월 동안에는 조산, 이완성 재 출혈, 태반 박리가 더 흔합니다.
살아있는 태아에서는 질병의 원인을 찾을 가능성이 매우 높습니다. 드물게 태아 수종은 반복적 인 초음파 검사에서 자발적으로 해결 될 수 있습니다. 또한 약간의 체액 축적은 출생 후 저절로 사라질 수 있습니다.
그러나 심한 경우에는 산모의 건강이 위태롭게되는 즉시 임신을 중단하는 것이 좋습니다. 출생 후, 영향을받은 아이가 생존 할 수 있도록 종종 인공 호흡이 사용됩니다. 일반적으로 주치의는 질병이 긍정적으로 진행 될지 여부를 예측할 수 없습니다.














.jpg)